2026年05月25日
こんにちは!
歯科医師の村上です。
入れ歯を作るときによく聞かれるのが、「保険の入れ歯と自費の入れ歯って何が違うの?」という質問です。
どちらにもメリットはありますが大きな違いがあります。
今回はその違いを、わかりやすくご紹介します。

① かけられる時間の違い
保険診療では、治療内容や費用が国によって細かく決められています。
そのため、どうしても限られた時間の中で治療を進める必要があります。一方、自費の入れ歯は制限が少ないため、
* 噛み合わせの細かい調整
* 見た目の確認
* 装着感の微調整
* 型取りの精密な工程
などに、しっかり時間をかけることができます。
入れ歯は「作って終わり」ではなく、
実際に使いながら調整していくことがとても大切です。
② 材料の違い
保険の入れ歯では、基本的に使用できる材料が決まっています。
一般的には「レジン」と呼ばれるプラスチック素材が中心です。
そのため、
* 厚みが必要になる
* 熱が伝わりにくい
* 割れやすい場合がある
といった特徴があります。
自費の入れ歯では、
* 金属床
* シリコン素材
* 目立ちにくいバネ
* 磁石
* インプラント
など、さまざまな材料を選択できます。
特に金属床の入れ歯は薄く作れるため、
「違和感が少ない」「話しやすい」と感じる方も多いです。
③ 精度の違い
入れ歯は、ほんの少しのズレでも
* 痛い
* 外れやすい
* 噛みにくい
といった不具合につながります。
自費の入れ歯では、
* 精密な型取り
* 咬み合わせの細かな調整
* 技工士立ち合いの元調整
などを行えるため、より精度の高い入れ歯を作りやすくなります。
④ 値段の違い
保険の入れ歯は、健康保険が適用されるため費用を抑えられます。
「まずは入れ歯を作りたい」という方にとって大きなメリットです。
一方、自費の入れ歯は材料費や製作工程に制限がないため、
費用は高くなります。
ただしその分、
* 見た目
* 装着感
* 耐久性
* 噛みやすさ
などを重視した選択が可能になります。
「保険だからダメ」「自費だから絶対良い」というわけではありません。
大切なのは、
* 何を重視したいか
* どこまで快適さを求めるか
* ご予算
* お口の状態
を踏まえて、自分に合った入れ歯を選ぶことです。
まずは保険の入れ歯から始めて、
必要に応じて自費を検討する方も多くいらっしゃいます。
気になる方はぜひ相談しに来てくださいね!
2026年05月25日
無料矯正相談
始めました!
お口のお悩み、まずはご相談ください
無料相談の
ご予約はお電話で
📞047-431-4721
こんにちは。市川ビルさとう歯科です。
当院のHP・ブログをご覧いただき、誠にありがとうございます。
この度、皆様の美しい歯並びと健康的な笑顔をサポートするため、新たに「矯正の無料相談」をスタートいたしました!
🦷 こんなお悩みはありませんか?
☑ 八重歯・乱杭歯(叢生)が気になっている
☑ 前歯が閉じない・オープンバイトを治したい
☑ かみ合わせがずれている(交叉咬合)
☑ 深いかみ合わせ(過蓋咬合)を改善したい
☑ すきっ歯(空隙歯列)がコンプレックス
☑ 上下の歯の中心の不一致が気になる
どんな些細なことでも構いません。まずは患者様のお悩みやご希望をしっかりとお伺いし、最適な治療への第一歩を一緒に考えてまいりますね。🤝
⚠️ 【重要】ご予約方法について
「矯正の無料相談」につきましては、
お電話でのご予約のみの対応
となっております。
※WEB予約やメールからの受付は行っておりませんので、あらかじめご了承ください。
\ お気軽にご相談ください /
【 ご予約・お問い合わせ窓口 】
📞
047-431-4721
※スマートフォンの方は、上記ボタンを
タップして直接お電話いただけます
皆様の健康なお口づくりを、スタッフ一同全力でサポートさせていただきます。
お電話でのお問い合わせ、心よりお待ちしております!
市川ビルさとう歯科
2026年05月8日
皆さんこんにちは!歯科衛生士の沖村です!
新生活が始まって少しずつ慣れてくるこの時期は、生活リズムや食生活が変わる方も多いのではないでしょうか?
実は、お口の環境も毎日の生活習慣と深く関わっています。
今回は、むし歯予防でよく耳にする「フッ素」についてお話していきます!
フッ素とは、自然界にも存在するミネラルの一種です。
実は、海水・魚・お茶など、私たちの身近な食べ物にも含まれています。
歯科では主に「むし歯予防」のために使われていて、歯を強くする働きがあります。
ここでフッ素の3つの働きについて紹介します!
① 歯を強くする
歯の表面のエナメル質を強化して、酸に溶けにくい歯にしてくれます。
むし歯は、細菌が出す酸によって歯が溶かされることで始まります。
フッ素を取り入れることで、“むし歯に負けにくい歯”を作ることができます。
② 初期むし歯を修復する
食事をすると、お口の中は酸性になり、歯の表面からカルシウムなどが溶け出します。
これを「脱灰(だっかい)」といいます。
でも実は、唾液には歯を修復する力があり、これを「再石灰化(さいせっかいか)」と呼びます。
フッ素は、この再石灰化を助けてくれるため、初期のむし歯を進行しにくくしてくれます。
③ むし歯菌の働きを弱める
フッ素には、むし歯菌が酸を作る働きを抑える作用があります。
このようにフッ素は虫歯予防にとても効果的なのです!
フッ素は市販の歯みがき粉にも配合されていますが、歯科医院で使うフッ素はより高濃度なため効果的に歯を強くできます。
特に、
- むし歯になりやすい方
- 生えたての永久歯があるお子さん
- 矯正中の方
- 唾液が少ない方
には定期的なフッ素塗布がおすすめです。
フッ素はメンテナンスの際、塗布することができますのでご気軽にお声がけください!
2026年04月24日
こんにちは!
歯科助手・トリートメントコーディネーターの髙橋です☺︎
4月も半ばを過ぎ、だんだん暑くなる日々がやってきますね💧こまめな水分補給を行って対策をしていきましょう。
今回のブログはタバコと歯の関係についてです。
日本の成人喫煙率は2024年時点で全体で約14.8%と言われており、減少傾向が続いていますが皆さんはどうですか?
タバコと聞くと正直良いイメージを持たないと思います。(私は良いイメージはないです。笑)
実はタバコとお口の中はとても関係性が強いんです!
タバコの煙には数千もの化学物質が含まれており、そのうちニコチンや発癌性物質などの有害物質が200とも300とも言われます。
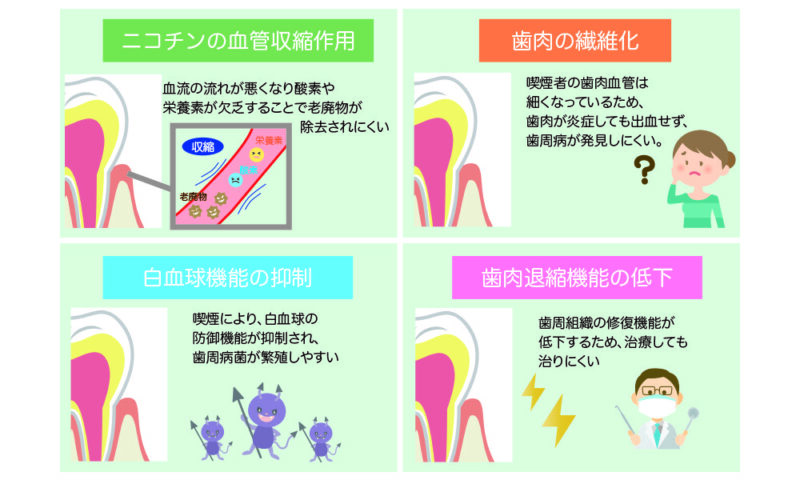
喫煙者はお口が臭い・ヤニがついて汚いだけではなく、歯周病の最大のリスク要因であり、喫煙者は非喫煙者より歯周病にかかる危険が約2〜5倍高まり、重症化しやすいと言われています。
なぜ歯周病の最大のリスク要因と言われているかというと、タバコに含まれているニコチンによる血管の収縮で歯肉の血流が悪化し、炎症の自覚症状が出にくいため、気づかないうちに歯周病が進行しているケースが多いです。
また、タバコを吸うことで上記の症状が起きてしまうため、当院ではインプラントなどの治療をする方には完全禁煙を推奨しています。
禁煙をすることで、歯周病リスクは劇的に低下し、数週から数年で歯肉の健康状態は非喫煙者レベルまで回復すると言われています。
危険因子となる歯周病が改善されるだけではなく、禁煙することでお口以外の全ての臓器も同様に色々な病気のリスクが減少します。
さらに受動喫煙がなくなることで、周りにもメリットが生まれます!
今回のブログを読んでタバコと歯の関係を知っていただけたら幸いです。
もし、なにか喫煙に関して気になることがございましたらスタッフや先生にお聞きください!

2026年04月21日
こんにちは!歯科医師の坂牛です。
新年度が始まり3週間あまり。慣れない環境で日々新しいことに挑戦している方も多いと思います。環境が変わることをきっかけに顎関節症を発症することがありますので、思い当たる方はぜひお気軽にご相談ください🦷
先日、私は岡山県倉敷市でセミナーを受講してきました。木原敏裕先生による診断力アップセミナーの第二回目です。
このセミナーでは臨床手技のハンズオン実習は一切ありません。
初診でお会いした患者様のお悩みとご希望に対し詳しく医療面接を行い、適切な診査方法を選び正しく診断し、治療方針を立案する。
この考え方を、受講生のケースプレゼンを元にしながら徹底的に学んで行きます。
受講生は、実際に担当する症例について診査診断と治療案をスライドにまとめて発表します。
診査の資料が足りなかったり、患者様のご要望を把握しきれていなかったりすると、木原先生から鋭いご指摘をいただきます。
今回は私の発表の番でした。前回のセミナーでは講師の先生から辛口コメントをもらってしまった受講生もおられましたので、何とかお叱りを受けないように…!🙏と、教科書で知識のアップデートと発表資料作りを頑張りました!
医院内研修の日には予演会もさせていただき、当法人のDrからアドバイスを元に修正。前日はホテルで1人リハーサル…と、できる限り準備をして臨みました。
ありがたいことに、木原先生からはスライドプレゼンなかなか良いよとお言葉をいただきホッとしました🙌
私の治療方針に対して指摘修正案と、先生の類似症例からご解説をいただき発表は終了です。

発表前の坂牛です↑
船橋森谷歯科クリニック院長の丸林先生が撮影してくださいました!先生、ありがとうございます☺️
今回は大阪SJCDの小林実先生による根管治療のご講義もありました。
日本の保険制度は、1950年代に国民の命を最低限保証するために作られた医療制度です。それはQOLの向上を考えた制度ではありませんでした。
矯正治療は見た目のきれいさ(エステティック)なことだと見なされ保険に入りませんでした。しかし、実際には歯並びと噛み合わせが良ければ、歯の大きな問題は起こらないことが多いのです。
また、インプラントやセラミック治療は長生きしてよく噛めるためにとても有効な治療法ですが、保険診療の適応外です。
患者さまが長生きして元気にQOLを保つための健口作り、そのためには何が必要なのか。お一人お一人にとって最良の治療をご提案し、ご提供できるよう、今後も学んで行きたいと思います。
2026年04月10日
みなさんこんにちは!
歯科助手・トリートメントコーディネーターの長岡です。
桜も咲き温かい陽気となり、春を感じられる季節になりましたね🌸
突然てすが、日常生活の中で、「詰め物(インレー)」や「被せ物(クラウン)」が取れてしまったご経験、皆さんはありませんか?
食事中や歯磨き、フロスなどの際に気づくことが多く、驚かれる方も少なくありません。今回は、取れてしまった際の応急処置と注意点についてご紹介します。

まずは慌てず保管
詰め物や被せ物が取れた場合は、慌てずに外れたものを保管してください。
ティッシュに包むだけでなく、できれば乾燥しすぎないように小さな容器や袋に入れておくのがおすすめです。状態によっては、そのまま再装着できる可能性もあります。
歯の状態を確認
次に外れてしまった歯🦷の状態を確認しましょう。
取れた部分がしみる、痛みがある、穴があいている感じがする場合は、歯の内部が露出している可能性があります。その状態を放置すると、虫歯の再発や歯の破折につながることもあるため、できるだけ早めに歯科医院を受診することが重要です。

応急処置について
応急処置としては、取れた部分をなるべく刺激しないようにすることが基本です。反対側の歯で噛むように意識し、硬いものや粘着性のある食べ物(ガムやキャラメルなど)は避けましょう。
また、しみる場合は冷たいものや熱いものの摂取も控えると安心です。
「取れたものを自分で戻してもいいのか?」という質問をよくいただきますが、基本的にはご自身での再装着はおすすめできません。誤った位置で装着してしまうと、噛み合わせのズレや歯ぐきの炎症の原因になることがあります。
また、市販の接着剤などを使用するのは絶対に避けてください。歯科用とは異なり、お口の中に悪影響を及ぼす可能性が高いです。
注意したいこと
さらに注意したいのは、「痛みがないから大丈夫」と放置してしまうケースです。詰め物や被せ物が取れる背景には、接着剤の劣化だけでなく、内部で虫歯が再発していることも少なくありません。
見た目では分からなくても、内部で進行している場合があるため、症状の有無に関わらず早めの歯科受診が大切です。
また、外れたまま長期間放置すると、周囲の歯が動いてしまい、元の状態に戻せなくなることもあります。その結果、新しく作り直しが必要になったり、治療期間や費用が増えてしまうこともあります。
定期メンテナンス
最後に、詰め物や被せ物が外れる前に日頃のメンテナンスも重要です。
定期検診を受けることで、詰め物や被せ物の適合状態や接着の劣化を早期に発見することができます。
違和感がある段階で対処できれば、今回のような外れてしまうトラブルや歯を失うことを未然に防ぐことにもつながります。
詰め物・被せ物が取れてしまった場合は、「早めの受診」と「自己判断での対応を避けること」が何より大切です。万が一の際も落ち着いて対応し、大切な歯を守りましょう。
2026年03月15日
こんにちは!歯科医師の坂牛です。
桜の蕾が膨らみ始める春ですね。週末に卒業式だったよ、という方もいらっしゃるかもしれません。
快晴の週末、私は岡山県倉敷市で「診断力アップセミナー」に参加してきました。半年間のコースで、今回が第1回目です。
岡山県を訪れたのは初めてでした。セミナー会場のすぐそばに美観地区があり、白壁の蔵屋敷や水路に浮かぶ渡し舟など、風情ある街並みに感動しました。
しかし、今回の目的は観光ではなくセミナーでの勉強です!美しい街並みを通り、いざ会場へ。
診断力アップセミナーでは、歯を削ったり被せたり、歯肉を切って縫ったり…といった個々の治療技術に関しては一切触れません。
必要な資料を正しく採得し、その資料から問題点を見つけ出し、その原因と解決方法、そのための戦略について考え抜くこと。術前にしっかり「ちゃんと」診査・診断をすることによって、正確な治療ゴールに辿り着けるようになる。これが本セミナーのコンセプトです。
異常を見つけるためにはまず正常像を知る。例えば、パノラマレントゲン診査から読み解けること。正しく診査を行うためにどのようなポイントを重視して撮影を行わなければならないか。総論を講義していただいた後で具体的な症例検討を行うと、今までよりも多くの情報をそこから抽出できるようになっており、目から鱗の体験でした。
セミナーでは、受講生が実際のケースを元にプレゼンを行います。初対面の受講生や講師の先生方の前で発表と質疑応答を行いますので、発表者の先生からも緊張が伝わってきます…。
どの先生も数多くの資料を元に診査を重ね、真摯にスライドを作り込んでいることが伝わってきます。その発表に対し、木原先生と酒井先生がじっくりと考察し、時に厳しくも的確なアドバイスをしてくださるのが印象的でした。
その後、木原先生の40年以上の臨床ご経験から似た症例をご提示いただき、どのような診査診断で治療ゴールを定めたのか、そして経過について解説していただきます。このプロセスを繰り返すなかで受講生の診断力を磨いていきます。
これから半年間、しっかりと学んで研鑽を積み、「美しく長期的に安定して噛める」歯科医療をご提供できるよう励んでまいります。
2026年03月14日
こんにちは、歯科医師の飯田です。
最近の気温は5月並みの気温もあれば1月並みの気温もあり慌ただしい日々が続いております。
また花粉も飛び始めて辛い時期ですね。
さて、今日は子どもの歯並びはいつから矯正すべき?についてお話ししていきたいと思います。
「子どもの歯並びが気になるけれど、矯正はいつから始めればいいのでしょうか?」
保護者の方からよくいただく質問です。
結論から言うと、歯並びが気になった時点で一度相談することが大切です。
実際には、すぐに矯正を始める場合もあれば、成長を見ながら経過観察することもあります。お子さんの成長や歯の状態によって、適切なタイミングは変わります。
⸻
矯正相談の目安は6歳頃
一般的に、子どもの矯正相談の目安は6歳前後と言われています。
この頃になると
・前歯の永久歯が生え始める
・あごの成長が進み始める
・歯並びやかみ合わせの問題が見えてくる
ため、将来の歯並びを予測しやすくなります。
この時期に歯並びやかみ合わせを確認することで、将来どのような矯正が必要になりそうかを判断しやすくなります。
⸻
当院で矯正を始める目安
当院では、お子さんの歯並びや成長に合わせて矯正の開始時期を判断しています。
反対咬合(受け口)の場合
→ 5歳後半頃から治療を検討します
受け口は下あごの成長に影響することがあるため、比較的早めの対応が必要になることがあります。

出っ歯や歯のガタガタなどその他の歯並び
→ 6歳頃から矯正を検討します
この時期は永久歯への生え替わりが始まり、あごの成長も利用できるため、歯並びを整える治療が行いやすいタイミングです。
⸻
歯並びは「お口の機能」と関係しています
子どもの歯並びは、単に歯の問題だけではなく、呼吸やお口の使い方とも深く関係しています。
例えば
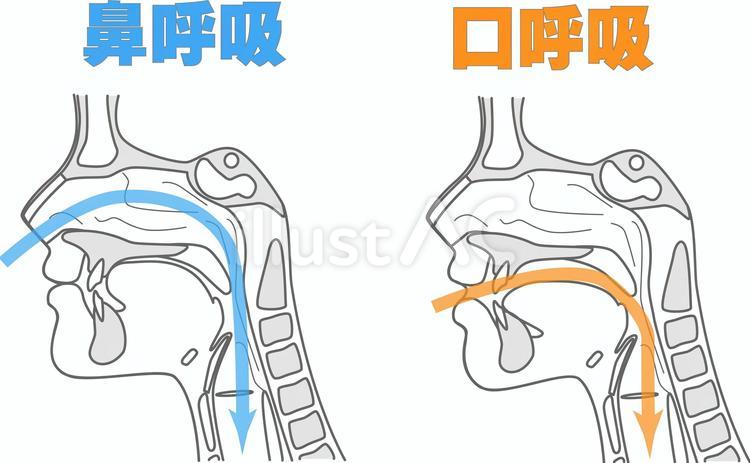
・口呼吸になっている
・舌の位置が低い
・口がぽかんと開いている
といった状態が続くと、あごの成長や歯並びに影響することがあります。
また、気道が狭くなっている場合も歯並びに影響することがあります。
⸻

アデノイドや鼻の成長との関係
子どもは成長の途中で、鼻や上あごの骨も発達していきます。
しかし
・アデノイド肥大
・慢性的な鼻づまり
・鼻の通りが悪い状態
などがあると、鼻呼吸がしづらくなり口呼吸になりやすくなります。
口呼吸が続くと
• 上あごの成長が十分に進まない
• 歯並びが狭くなる
• 出っ歯になりやすい
といった影響が出ることがあります。

⸻
中耳炎との関係
鼻やのどの状態は、耳の健康とも関係しています。
子どもに多い滲出性中耳炎は、鼻やのどの奥の状態が影響して起こることがあります。
鼻呼吸がしづらい状態が続くと、
• 耳の換気がうまくいかない
• 中耳炎を繰り返す
といったケースもあります。
そのため歯並びだけでなく、呼吸や鼻の通りの状態も含めて確認することが大切です。
⸻
小さいお子さんの場合
もしそれより前の年齢で、お口の使い方に問題が見られる場合は、
**MFT(口腔筋機能療法)**を行うことがあります。
これは舌や口の周りの筋肉の使い方を整えるトレーニングで、
• 舌の位置
• 飲み込み方
• 口の閉じ方
などを改善することで、歯並びの土台を整えることを目的としています。
まとめ
子どもの矯正相談の目安は6歳頃ですが、歯並びの状態によっては早めの対応が必要になることもあります。
当院では
• 反対咬合 → 5歳後半頃から
• その他の歯並び → 6歳頃から
を目安に矯正治療を検討しています。
また、必要に応じて
• 呼吸や気道の状態
• 鼻の成長
• お口の機能
なども確認しながら治療を考えていきます。
お子さんの歯並びが気になる場合は、ぜひ一度ご相談ください。
2026年03月8日
こんにちは!歯科医師の坂牛です。いつのまにか日が長くなりました。卒業式シーズンですね!
晴天に恵まれた三連休、私は講習会を受講するため、東北新幹線「はやぶさ」に乗って宮城県仙台市にある 東北大学 へ行ってきました。


今回参加したのは「臨床研修指導歯科医講習会」です。
歯科医師として日々の診療に携わる中で、若い歯科医師の育成や教育に関わる機会は決して少なくありません。そのため、将来をて、臨床研修制度や指導方法について改めて体系的に学びたいと思い参加しました。
現在、日本では歯科医師免許を取得した後、すぐに独り立ちして診療を行うのではなく、「歯科医師臨床研修制度」に基づき、卒後1年間の臨床研修を受けることが義務付けられています。この制度は、歯科医師として必要な基本的診療能力を身につけ、患者さんに安全で質の高い歯科医療を提供できるようにすることを目的として整備されたものです。歯科医療は専門性が高く、大学で学んだ知識だけでは実際の臨床現場に十分対応できない場面も少なくありません。そのため、卒業後に指導医のもとで実際の診療を経験しながら、総合的な臨床能力を養うことが大切とされています。
臨床研修にはさまざまなプログラムが用意されており、大学病院だけでなく、総合病院、地域の歯科診療所、保健所、介護施設、社会福祉施設など、幅広い施設で研修を受けることができます。こうした多様な環境での経験を通じて、一般歯科診療はもちろんのこと、高齢者歯科、地域医療、チーム医療、医科歯科連携など、現代の歯科医療に求められる幅広い視点を学ぶことができます。臨床研修は、歯科学生が歯科医師として社会へ踏み出す大切な第一歩であり、患者さんと向き合う医療人としての姿勢を身につける非常に重要な期間でもあります。
一方で、研修の質を高めるためには、指導する側の役割も非常に重要です。単に診療を見せたり手技を教えたりするだけでなく、どのようなカリキュラムで教育するのか、どのような学習目標を設定するのか、そして研修医がどこまで成長したのかをどのように評価するのかなど、教育としての体系的な仕組みが必要になります。今回の講習会は、まさにその「指導する側」の視点を学ぶことを目的としたものでした。
講習会ではグループワーク形式のワークショップが多く取り入れられており、参加者同士で意見交換をしながら学びを深めることができました。歯科医師臨床研修制度の基本的な仕組みを改めて理解するとともに、研修内容のソフト面を充実させるための取り組みとして、カリキュラムの立案方法、効果的な学習方略、そして研修医の達成度を適切に評価する方法などについて学びました。教育という観点から歯科医療を見つめ直す貴重な機会となり、普段の診療とはまた違った視点で多くの気づきを得ることができました。
特に印象的だったのは、「良い臨床医が必ずしも良い指導医とは限らない」という言葉です。優れた技術や知識を持っていることはもちろん重要ですが、それをどのように伝え、どのように学びにつなげていくかという教育の視点があってこそ、研修医の成長を支えることができるのだと改めて感じました。指導医には、研修医が主体的に考え、経験から学び、次の診療に活かしていけるような環境を整える役割が求められます。
今回の講習を通して、私自身も将来、後進の育成に積極的に関わっていきたいという思いが強くなりました。歯科医療は日々進歩しており、新しい知識や技術が次々と生まれています。その一方で、医療の本質である「患者さんに寄り添う姿勢」や「安全で質の高い医療を提供する責任」は、世代を超えて受け継いでいかなければならないものです。若い歯科医師が安心して学び、成長できる環境を整えることは、日本全体の歯科医療の質の向上にもつながる重要な取り組みだと思います。
これからも自分自身の臨床技術や知識を磨くことはもちろんですが、今回学んだ教育の視点も大切にしながら、少しずつ後進の育成にも関わっていければと考えています。将来、研修医の先生方と一緒に学び、共に成長していけるような環境づくりに貢献し、日本の歯科医療のさらなる充実に少しでも役立てれば嬉しく思います。
仙台は澄んだ青空が広がる気持ちの良い天気で、学びの合間に街の空気を感じることもできました。充実した三日間の講習を終え、改めて学び続けることの大切さを実感しながら帰路につきました。今回得た知識や経験を、日々の診療や今後の教育活動にしっかりと活かしていきたいと思います。
2026年03月5日
こんにちは!歯科医師の坂牛です。日に日に春めいてきましたね。皆様花粉症は大丈夫でしょうか。
今日は歯ぎしりについてのお話です。
「朝起きるとあごがだるい」
「歯がすり減ってきた気がする」
「詰め物がよく外れる」
このような症状がある方は、歯ぎしり・食いしばり(ブラキシズム)が関係しているかもしれません。
市川ビル さとう歯科・矯正歯科 船橋でも、近年このご相談がとても増えています。今回は、歯科医療の視点から、患者さん向けにわかりやすく解説します。

ブラキシズムとは?
ブラキシズムとは、上下の歯を無意識に強くこすり合わせたり、ぐっと噛みしめたりする習慣のことです。
大きく分けて2つあります。
① 睡眠時ブラキシズム
寝ている間に起こる歯ぎしり・食いしばり。
自分では気づきにくく、ご家族に指摘されてわかることもあります。
② 覚醒時ブラキシズム
日中、仕事中や集中しているときに無意識に噛みしめてしまうタイプです。
原因はストレスだけではありません
「ストレスが原因ですよね?」とよく聞かれますが、実はそれだけではありません。
近年の臨床研究では、睡眠時ブラキシズムは睡眠中の脳の一時的な覚醒と関連していることがわかっています。つまり、単なるクセではなく、睡眠のリズムと関係している現象なのです。その結果、
- 歯がすり減る
- 歯にヒビが入る
- 詰め物・被せ物が外れやすくなる
- 知覚過敏が起こる
- あごが痛くなる(顎関節症)
といったトラブルにつながります。
特に、矯正治療後の歯やセラミック治療後の歯は強い力の影響を受けやすいため、注意が必要です。
一方で、日中の食いしばりはストレスや緊張、集中作業との関連が強いと報告されています。
放っておくとどうなるの?
くいしばりの力はとても強く、通常の食事の何倍もの力がかかることがあります。一方で、くいしばりは持続できない行動ですので、障害の原因にはなりにくいと考えられます。
日中の食いしばりへの対策
実は、通常リラックスしているとき、上下の歯は接触しないのが正常な状態です。しかし、口を閉じているときにも上下の歯が触れている方がいます。このような、安静時にも上下の歯を持続的に接触させる癖をTCH(teeth contacting habit)と言います。
短時間の強い食いしばりよりも、長時間のTCHの方が顎関節や閉口筋により大きな負担をかけることが研究でわかっています。
合言葉は
「唇は閉じて、歯は離す」
デスクワーク中やスマートフォンを見ているときに、歯が触れていないかチェックしてみてください。
この習慣を意識するだけでも、あごへの負担はかなり減らせます。
ナイトガード(マウスピース)とは?
市川ビル さとう歯科・矯正歯科 船橋でも多くの方にご使用いただいているのがナイトガードです。
これは、就寝中に装着するオーダーメイドのマウスピースです。
ナイトガードの役割
✔ 歯のすり減りを防ぐ
✔ 被せ物や詰め物を守る
✔ あごへの負担をやわらげる
臨床研究では、ナイトガードは歯を守る装置として有効であることが示されています。
ただし大切なのは、
👉 ナイトガードは「歯ぎしりを完全に止める治療」ではないということ。
歯ぎしり自体をゼロにするわけではありませんが、歯やあごへのダメージを軽減することが目的です。
こんな症状があればご相談ください
- 朝、あごが疲れている
- 歯が短くなってきた
- 歯にヒビがあると言われた
- 原因不明の歯の痛みがある
早めの対策が、歯の寿命を守ることにつながります。
船橋で歯ぎしり・食いしばりのご相談なら
歯ぎしりや食いしばりは、放置すると少しずつ歯にダメージを与えます。
しかし、適切な管理を行えば、十分にコントロール可能です。
市川ビル さとう歯科・矯正歯科 船橋では、
- かみ合わせのチェック
- 歯の摩耗の診査
- オーダーメイドのナイトガード作製
- 生活習慣のアドバイス
を通じて、患者さん一人ひとりに合った対策をご提案しています。
「歯を治す」だけでなく、
「歯を守る」ための歯科医療を大切にしています。
歯ぎしり・食いしばりが気になる方は、どうぞお気軽にご相談ください。
市川ビル内のさとう歯科・矯正歯科でお待ちしております。



























